
Español



Oler y memoria: oler es recordar sin pensar
La semana pasada escribí sobre la vista. Esta semana ha llegado la primavera aquí en Mallorca, y de repente ya no es el ojo el que percibe primero, sino la nariz. Huele a jazmín, a azahar, a comienzo. Y uno nota enseguida lo directo que es este sentido. Un olor no necesita explicación. Simplemente está ahí — y con él, a menudo, ya aparece una sensación, un recuerdo o una reacción. Oler y memoria están mucho más conectados de lo que parece a primera vista.
Resulta curioso lo a menudo que hablamos de oler, aunque no haya ningún olor real. Decimos tener buen olfato, olernos algo raro, que algo huele mal o que no podemos “oler” a alguien. Pocos sentidos han dejado tanta huella en el lenguaje. Y probablemente no sea casualidad. Porque el olfato no es un sentido neutral. La nariz juzga rápido. Clasifica en familiar o extraño, agradable o incómodo, seguro o sospechoso — mucho antes de que el pensamiento encuentre una explicación.
El olor es el lenguaje silencioso del pasado
Desde el punto de vista anatómico, esto tiene sentido. Las moléculas olorosas entran por la nariz y son detectadas por células especializadas en la mucosa olfativa. A partir de ahí, la información se transmite al bulbo olfatorio y llega de forma directa a áreas del cerebro relacionadas con la emoción y la memoria, especialmente al sistema límbico (como la amígdala y el hipocampo).
Esto explica por qué un olor actúa de manera tan inmediata. No se piensa primero, se siente primero. No aparece como una historia clara, sino como un estado: familiar, inquietante, reconfortante o extraño.
Es interesante que esta vía en el cerebro sea especialmente directa. Mientras otros estímulos sensoriales pasan por procesos más complejos de filtrado antes de llegar a la conciencia, el olfato accede rápidamente a redes relacionadas con la emoción y el recuerdo. Por eso un aroma puede calmarnos, tensarnos o emocionarnos antes de que podamos explicar por qué.
Un olor como el del jazmín o el azahar no es simplemente agradable. Toca algo más profundo, algo anterior al pensamiento consciente. Por eso tiene sentido decir: oler es recordar sin pensar.
Desde el punto de vista médico, esto no es solo poético, sino práctico. Un aliento afrutado puede indicar acetona, la orina puede cambiar su olor en caso de infección, y el olor a alcohol es bastante evidente. El cuerpo deja señales — también a través del olfato. A veces de forma clara, a veces sutil, pero a menudo antes que otros signos.
Especialmente evidente fue esto para mí en pediatría. Cuando tenía en la mano el cuaderno amarillo de revisiones de un niño, a veces no olía solo a papel. Olía al hogar. A tabaco, a café, a veces a algo más pesado. Antes de hablar mucho, ya había una parte del contexto presente. No como juicio, sino como información.
Quizá por eso nuestro lenguaje está lleno de expresiones relacionadas con el olfato. Porque describe aquello que percibimos antes de poder explicarlo. Oler y memoria representan esa forma de percepción temprana: intuición, relación, desconfianza, recuerdo. Todo aquello que el cuerpo ya ha captado mientras la mente aún busca palabras.

Cómo funciona la visión
Una mirada en el museo
Cómo funciona la visión a veces se revela en lugares inesperados.
En el Museum of Modern Art de Nueva York, la artista Marina Abramović se sentó durante horas, en silencio, en una silla. Las personas podían sentarse frente a ella y simplemente mirarla a los ojos. Nada más.
Y aun así, muchos empezaban a llorar.
¿Qué ocurre ahí desde un punto de vista médico?
Más sobre esta performance en el MoMA: https://www.moma.org/audio/playlist/243/3133
Una imagen… y quizá más de una
He incluido arriba una imagen. A primera vista, se ve mi perro. De espaldas. Sentado frente a una mesa.
Y eso es cierto.
Pero si mira un momento más, ocurre algo interesante.
Las formas cambian. Las líneas adquieren otro significado.
Y de repente, quizá ve algo diferente.
👉 ¿Qué ve? – Tengo curiosidad.
Cómo funciona la visión – desde la medicina
La visión comienza en el ojo, pero se construye en el cerebro. La luz llega a la retina, donde los fotorreceptores (bastones y conos) la transforman en señales eléctricas que se transmiten a través del nervio óptico.
Sin embargo, ya en la retina tiene lugar un primer procesamiento: se refuerzan contrastes, se detectan movimientos y se filtra información. En la corteza visual del cerebro, todo esto no se convierte en una copia de la realidad, sino en una interpretación.
Entender cómo funciona la visión significa también entender que el cerebro decide qué percibimos.
El punto ciego – un principio clave
Un ejemplo especialmente ilustrativo de cómo funciona la visión es el llamado punto ciego. En esa zona, el nervio óptico sale del ojo y no hay células sensoriales.
En teoría, deberíamos ver un “agujero”.
Y sin embargo, no lo percibimos.
El cerebro completa automáticamente la información que falta, basándose en la experiencia, el entorno y la probabilidad.
Ver como construcción
Cuando entendemos cómo funciona la visión, queda claro que no percibimos una realidad objetiva sin más.
El cerebro utiliza experiencias, expectativas y contexto para construir una imagen coherente a partir de señales fragmentarias.
Esta idea también aparece en modelos contemporáneos como el constructivismo, que plantea que cada persona construye su propia realidad.
Por qué el contacto visual es tan intenso desde el punto de vista neurológico
Cuando dos personas se miran a los ojos, el sistema visual trabaja a su máximo nivel. Los rostros —y en especial los ojos— son de los estímulos más importantes para el cerebro humano.
Se procesan detalles mínimos:
pequeños movimientos oculares, cambios en el tamaño de la pupila, tensiones musculares casi imperceptibles.
Esta precisión ayuda a entender por qué una situación aparentemente tan simple como la del museo puede generar reacciones tan intensas.
Qué significa esto para la medicina
Comprender cómo funciona la visión tiene una relevancia clínica directa.
En la práctica médica, la mirada aporta información importante:
-
calidad del contacto visual
-
movimientos oculares y fijación
-
reacciones pupilares
-
coordinación de ambos ojos
Y al mismo tiempo, también nosotros, como médicos, interpretamos. Nuestra percepción nunca es completamente objetiva, sino que está influida por la experiencia, el conocimiento y el contexto.
Esto significa que dos médicos pueden ver al mismo paciente y llegar a conclusiones distintas.
Si desea profundizar en este tema, aquí puede leer más sobre los sesgos en la medicina:
Y si le interesa cómo la percepción también se forma a través del contacto y la relación:
Un pensamiento final
No vemos el mundo tal como es, sino que lo construimos en cada momento.
Quizá merezca la pena, de vez en cuando, mirar un poco más detenidamente.
Un cordial saludo,
su “Auge”le (significa pequeño ojo en aleman)


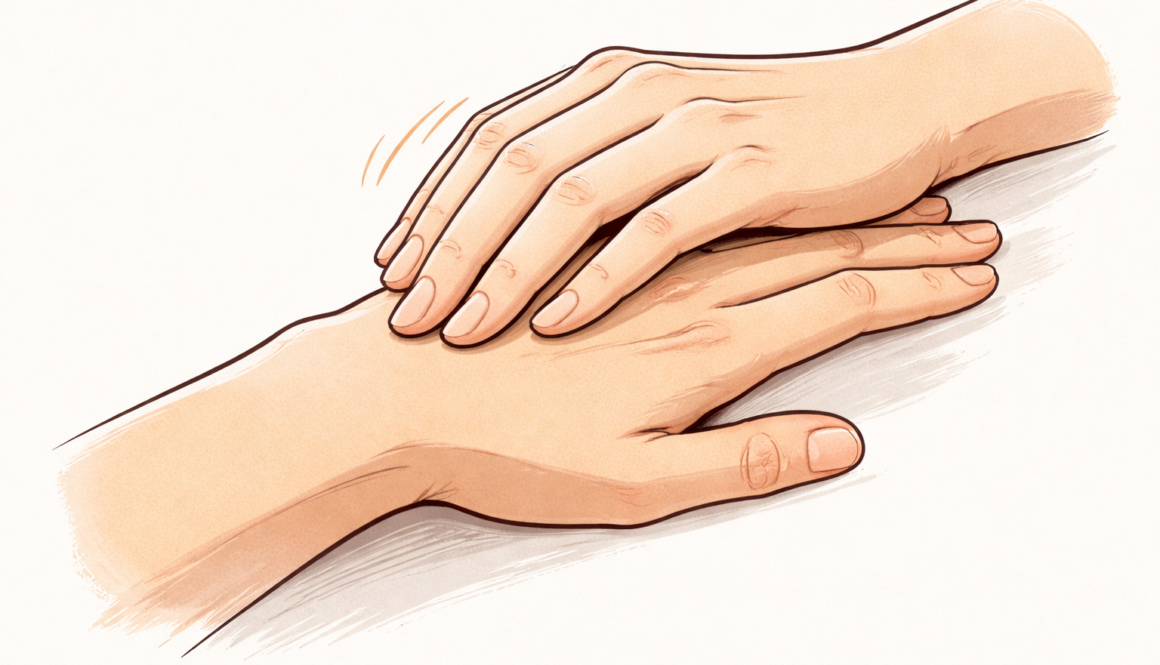
La mano que toca
A veces uno se toca sin darse cuenta.
La mano izquierda recorre la derecha, un gesto breve, casi incidental.
Y sin embargo, ocurre algo interesante:
Participan dos manos – y ambas sienten.
Una es tocada.
La otra toca – y también percibe.
Porque la mano que acaricia no siente menos que la que es acariciada. Percibe presión, temperatura, resistencia y las finas diferencias de la piel.
El contacto no es un proceso unilateral.
Es intercambio.
La mano: un pequeño gesto
Si quiere, puede probarlo.
Deslice la mano izquierda sobre el dorso de la derecha.
Dirija primero la atención únicamente a la mano que es tocada.
¿Qué percibe?
Calor.
Presión.
Movimiento.
Después, a la mano que toca.
¿Cómo cambia la sensación en las yemas de los dedos cuando el movimiento se vuelve más lento o la presión varía mínimamente?
Y por último:
Intente percibir ambas experiencias al mismo tiempo – dar y recibir.
Muchas personas descubren algo inesperado:
La atención puede desplazarse. Entre ambas manos. Entre ambas perspectivas.
Evidente a simple vista
Las manos son órganos sensoriales. No solo exploran el entorno, sino que también permiten la percepción de uno mismo.
El cuerpo entra en contacto consigo mismo.
Un gesto aparentemente sencillo se convierte en un proceso complejo de percepción.
El contacto comprendido
Quizá esta estrecha relación entre la mano y la percepción explique por qué nuestro lenguaje está lleno de metáforas táctiles.
Decimos que algo nos toca, que las palabras nos afectan, que un encuentro nos llega.
Comprendemos situaciones. Captamos matices. Dejamos ir.
Lo que originalmente pertenece al mundo de las manos se ha incorporado profundamente a la descripción de nuestras experiencias internas.
El contacto se convirtió en una imagen lingüística.
De cercanía.
De efecto.
De relación.
Para llevarse
Desde un punto de vista biológico, el contacto es un intercambio de información.
Los receptores registran presión, temperatura y movimiento.
El cerebro procesa, organiza, responde.
Pero más allá de la neurobiología permanece una experiencia sencilla:
El contacto rara vez actúa en una sola dirección.
Y algo más
Algunos pensamientos comienzan con un pequeño contacto. Así ocurrió en este caso, al escuchar el Philosophisches Radio (aleman):
Jochen Hörisch: Por qué las manos modelan nuestro pensamiento
Algunas cosas se sienten mejor de lo que se explican.

Sistema nervioso vegetativo – cuando el cuerpo es más rápido que la mente
Un programa biológico ancestral
Un animal es perseguido. El cuerpo se tensa. O lucha. O huida.
¿Y cuando ninguna de las dos opciones parece posible? Entonces ocurre algo sorprendente:
El cuerpo se inmoviliza.
Lo que observamos aquí no es un comportamiento consciente. Es un programa biológico automático. Estos programas son muy antiguos — y siguen existiendo hoy, tanto en animales como en seres humanos.
Tres patrones clásicos de reacción
De forma simplificada, nuestro sistema nervioso conoce tres programas fundamentales:
Lucha
La lucha implica movilización.
El organismo activa energía, tensión y acción. Aumenta la tensión muscular. El cuerpo se prepara para actuar.


Huida
La huida implica distancia y protección.
No toda huida es físicamente visible como en la imagen. Hoy en día, la huida también puede adoptar formas más sutiles: evitar situaciones, retirarse o incluso renunciar.
Inmovilización – retirada e inmovilidad
La inmovilización surge cuando ni la lucha ni la huida parecen posibles. El cuerpo reduce la actividad.
En la vida cotidiana puede sentirse como:
Bloqueo – dificultad para expresarse – sensación de parálisis interna
El cuerpo decide primero
Para estas reacciones, el organismo dispone de su propio sistema de regulación:
El sistema nervioso vegetativo, conocido en medicina como sistema nervioso autónomo. Regula numerosos procesos sin que tengamos que pensar en ello:
Latido cardíaco
Respiración
Tensión muscular
Tono vascular
Estado de alerta o retirada
El cuerpo reacciona más rápido que la mente. El cuerpo responde primero, y la mente interpreta después. Nuestro entorno ha cambiado a lo largo de millones de años — pero nuestro sistema nervioso, en esencia, no.
Regulación – cuando el sistema está en equilibrio
No toda reacción del sistema nervioso vegetativo es una señal de alarma. Cuando el sistema está bien regulado, emerge un estado de:
Calma – claridad – capacidad de contacto
El cuerpo no está ni en lucha, ni en huida, ni en inmovilización. La tensión y la relajación se mantienen en equilibrio.
En la vida cotidiana esto puede manifestarse como:
Capacidad de diálogo – serenidad – conexión social – estabilidad interna
Un sistema nervioso regulado permite intercambio, cooperación y cercanía. El organismo se siente lo suficientemente seguro como para permanecer abierto.
Comprensión desde modelos modernos
Stephen Porges describe estos mecanismos en la Teoría Polivagal como un modelo explicativo de los estados de regulación autónoma.
También en el reino animal se observa de forma muy clara cómo reacciona el sistema nervioso vegetativo, por ejemplo en el reflejo de inmovilidad defensiva de la zarigüeya.
➡️ Reflejo de inmovilidad – vídeo
👉 https://es.wikipedia.org/wiki/Teoría_polivagal
👉 https://www.polyvagalinstitute.org/
Experimentar en lugar de solo comprender
Si desea no solo entender la regulación y su influencia en la vida diaria, sino experimentarla de manera práctica:
En mi consulta Dr. Ines Augele en Mallorca puede explorar estos estados en el marco del acompañamiento asistido con caballos.
Reflexión final
Un sistema nervioso bien regulado no es aquel que permanece siempre en calma.
Es aquel que puede responder con flexibilidad.

Envejecer con dignidad
«Quiero vivir mucho tiempo, pero no así.»
Esta frase la escucho cada vez con más frecuencia como médica — también en mi consulta en Selva (www.augele.eu). Describe una tensión que muchas personas conocen: el deseo de tener más tiempo y, al mismo tiempo, el miedo a una vida que ya no se siente como vida.
En el debate médico y social actual aparece un concepto para describir esta tensión: la prolongación radical de la vida. Se refiere a enfoques que ya no se limitan a tratar enfermedades concretas, sino que pretenden intervenir directamente en los procesos biológicos del envejecimiento. La pregunta deja entonces de ser únicamente cómo envejecer bien, y pasa a ser hasta qué punto queremos aplazar el final. El deseo de envejecer con dignidad entra así a menudo en conflicto con lo que técnicamente sería posible.
Detrás de este desarrollo hay una verdad sencilla e incómoda: la muerte es un hecho. Es definitiva. No deja abierta ninguna perspectiva. Precisamente esta definitividad impulsa al ser humano a desplazar límites — hoy ya no de forma mitológica o religiosa, sino médica.
Y con ello surge otra pregunta cada vez más urgente:
¿Se trata de tener más años — o de tener más densidad de vida en esos años?
Otra mirada sobre lo mismo
En psicología existe un término para esto: reframing – cambiar el marco sin negar la realidad. No se trata de embellecer las pérdidas, sino de mirar la misma realidad desde otra perspectiva — de modo que, junto a lo que se pierde, también se haga visible lo que puede surgir.
Precisamente en el envejecimiento, este cambio de mirada puede ser decisivo.
En medicina solemos describir el envejecimiento a partir de déficits: menor capacidad física, más diagnósticos, reservas reducidas. Esto es correcto, pero no es toda la realidad. La misma situación también puede leerse de otro modo:
| Lo que disminuye | Lo que se hace posible |
|---|---|
| Los límites físicos se hacen perceptibles | Autocuidado en lugar de autoexigencia |
| La resistencia no es ilimitada | Prioridades más claras |
| Los roles profesionales cambian | Identidad más allá del rendimiento |
| Los círculos sociales se reducen | Más profundidad en las relaciones |
| El futuro se vuelve más manejable | El presente gana valor |
| Disminuye la autonomía | Capacidad de aceptar ayuda |
| Los planes se acortan | Los momentos se intensifican |
| Se pierde control | Confianza y capacidad de soltar |
De forma condensada, podría resumirse así:
-
menos velocidad → más profundidad
-
menos posibilidades → más significado
-
menos futuro → más presente
-
menos control → más actitud interior
-
menos exterior → más interior
Si siente curiosidad por aquello que hace que la vida se sienta verdaderamente viva – más allá del rendimiento y la optimización –, vale la pena escuchar a Hartmut Rosa. Su idea de la resonancia describe esos momentos en los que la vida no simplemente transcurre, sino que responde: nos sentimos tocados, conectados, implicados. Y su concepto de la indisponibilidad nos recuerda que lo esencial no puede forzarse, pero sí puede acontecer. En realidad, esto podría ser un tema en sí mismo. ¿Curiosidad? Entonces puede verlo aquí.
Los graneros llenos
El psiquiatra Viktor Frankl escribió de forma figurada que, al mirar atrás en la vida, no deberíamos fijarnos en los campos ya cosechados, sino en los graneros llenos.
No en lo que ya no es posible.
Sino en lo que se ha vivido, sostenido y superado.
Esta imagen contrasta de forma interesante con la idea de la prolongación radical de la vida. Mientras esta dirige la mirada hacia adelante — hacia aún más tiempo —, Frankl invita a reconocer lo que ya ha llegado a ser. Tal vez ahí resida una forma de dignidad que no puede prolongarse, sino solo reconocerse.
Envejecer también es una cuestión social
Que las personas mayores vivan sus años como años buenos no depende únicamente de diagnósticos. Depende de si permanecen integradas — en relaciones, conversaciones y sentido. Y también de si encuentran interiormente la posibilidad de cambiar la mirada: alejándose del pensamiento centrado en la pérdida hacia aquello que permanece.
Este reencuadre resulta más fácil cuando existe alguien que acompaña y sostiene.
Medicina, muerte y acompañamiento
Para mí, envejecer con dignidad significa no excluir la muerte, sino pensarla como parte de la vida. No considero la muerte un fracaso médico, sino un componente de la existencia. Tal vez a algunas personas les sorprenda que, como médica, me pronuncie claramente a favor de la posibilidad de la eutanasia activa. No por desprecio a la vida, sino por respeto hacia ella.
Para mí, la dignidad incluye también poder reflexionar sobre el propio final de la vida — de forma informada, autónoma y acompañada. No veo mi tarea en imponer decisiones, sino en acompañar a las personas en este camino: al sopesar opciones, aliviar el sufrimiento y, si ese es el deseo, también en un morir digno.
Envejecer con dignidad no significa agotar todo lo técnicamente posible, sino tomarse en serio el sentido, la medida y la autodeterminación.
Quizá ahí se encuentre el verdadero límite de la prolongación radical de la vida: no en la viabilidad técnica, sino en la pregunta por el sentido, la medida y la dignidad. La muerte nos recuerda que la vida es finita. Y precisamente esa finitud es lo que la hace significativa.
Aquí encontrará las posibilidades de contacto.

Baño en agua fría en invierno – 7 efectos claros en cuerpo y mente
No quieres ser un héroe.
Tu perro tampoco: se queda prudentemente en la orilla y te mira como si hubieras perdido el juicio. Tú, aun así, metes el pie en el agua.
El cuerpo reacciona de inmediato: respiración acelerada, pulso alto, alarma. Todo en ti quiere salir. Aquí es donde empieza el baño en agua fría en invierno. No al aguantar, sino al regular. Exhalas. Lento. Otra vez.
Y entonces algo cambia. El cuerpo sigue trabajando, pero la mente se aquieta. Durante unos segundos, todo está claro.
Qué provoca el frío en el cuerpo
El frío es un estímulo intenso. Al entrar en el agua, el cuerpo activa su sistema de estrés: suben el pulso y la respiración, se libera adrenalina. No es peligro, es fisiología.
El efecto real aparece cuando no luchas contra la reacción, sino que la regulas: inhalar con calma, exhalar más largo. La exhalación prolongada es como un interruptor del sistema nervioso. Envía una señal clara: hace frío, pero estoy a salvo. A menudo, el cuerpo cambia entonces del modo alarma al modo regulación.
7 efectos del baño en agua fría – separados por cuerpo y mente
Efectos sobre el cuerpo
1. Entrenamiento vascular
El frío contrae los vasos sanguíneos; el calor posterior los vuelve a dilatar. Este contraste actúa como un entrenamiento para la regulación vascular.
2. Estímulo cardiovascular
El aumento breve del pulso y de la presión arterial supone, en personas sanas, un estímulo claro y corto para el sistema cardiovascular.
3. Modulación de procesos inflamatorios
Muchas personas perciben el frío como calmante para procesos inflamatorios. No sustituye una evaluación médica, pero explica por qué el frío es tan utilizado.
4. Activación del metabolismo
Tras el baño, el cuerpo debe producir calor. Eso implica trabajo metabólico: músculos, circulación y gasto energético se activan.
Efectos sobre la mente y el sistema nervioso
5. Mayor tolerancia al estrés
Experimentas estrés y sigues siendo capaz de actuar. El sistema nervioso aprende: hay alarma, pero hay control. Esto suele trasladarse a la vida diaria.
6. Claridad mental
El frío concentra la atención en el presente. Durante esos segundos no hay espacio para el ruido mental ni el exceso de pensamientos.
7. Sensación de autoeficacia
Entras voluntariamente en algo incómodo, te regulas y sales. Es una experiencia sencilla, pero poderosa: puedo guiarme a mí misma.
En Alemania es más fácil 🙂
Quien vive en Alemania lo tiene sencillo desde el punto de vista geográfico: lagos, ríos y verdaderos inviernos proporcionan frío de sobra — y a veces incluso en verano 🙂. Eso facilita el acceso, pero también aumenta la intensidad. Por eso es clave empezar despacio y con respeto.
El mito del bañista extremo
Desde Wim Hof, el frío se ha asociado a fuerza extrema y resistencia casi sobrehumana. La investigación sobre exposición al frío y técnicas de respiración muestra efectos interesantes, pero también advierte claramente de riesgos, sobre todo en casos de enfermedades previas o exceso de confianza. La clave no es lo extremo, sino lo dosificado y controlado. Una buena reflexión al respecto puede encontrarse en este artículo:
[The Guardian – Cold exposure and breathing methods].
Cómo empezar con seguridad
-
Nunca entrar solo en el agua
-
Entrar poco a poco, sin saltar
-
Al principio bastan 30–90 segundos
-
Salir antes de que la respiración o el temblor se descontrolen
-
Calentarse después de forma activa: secarse bien, ropa seca, caminar, moverse
El baño en agua fría no es una prueba de valentía. Es un entrenamiento de regulación.
Cuándo conviene precaución
En caso de enfermedades cardiovasculares, hipertensión importante, enfermedades pulmonares graves, síndrome de Raynaud o embarazo, es recomendable consultar antes si la exposición al frío es adecuada.
Más que frío
El baño en agua fría puede ser una vía directa hacia la presencia: respiración, cuerpo, agua. Sin distracciones. Quien quiera profundizar en esta experiencia desde un enfoque médico y regulador encontrará más información en mi web “Hausarztpraxis Dr. Ines Augele en Selva/Mallorca”.
Y para quienes desean explorar la percepción corporal de una forma realmente distinta, la experiencia asistida con caballos ofrece un acceso muy directo a la autorregulación del sistema nervioso.





